Epistaksis burun kanaması demektir. Tıbbi olarak sık görülen bir durumdur ama kaynağına ve hastanın özelliklerine göre riski değişir. Sorularını başlık başlık, net ama anlaşılır şekilde yanıtlaylım.
Epistaksis nedir?
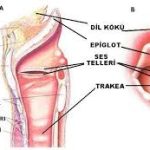
Epistaksis, burun boşluğunu besleyen damarların yırtılması veya hasar görmesi sonucu burundan kan gelmesidir.
Vakaların çoğu iyi huyludur ve kendiliğinden durur, ancak bazı durumlar ciddi olabilir.
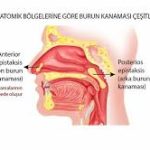
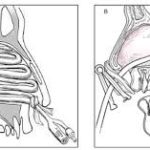
Ön ve arka burun kanamaları neden farklı riskler taşır?
1️⃣ Ön burun kanaması (anterior epistaksis)
-
En sık görülen tiptir (%80–90)
-
Kanama burun deliklerinden dışarı akar
-
Genellikle hafif ve kontrol edilebilir
-
Çoğu çocuk ve gençte görülür
Nedeni:
-
Burnun ön kısmındaki Kiesselbach pleksusu (ince ve yüzeyel damar ağı)
Risk:
✔️ Düşük
✔️ Evde bile durdurulabilir
2️⃣ Arka burun kanaması (posterior epistaksis)
-
Daha nadir ama daha tehlikelidir
-
Kan çoğunlukla boğaza doğru akar
-
Yaşlılarda ve hipertansiyon hastalarında sık
Nedeni:
-
Burunun arka ve derin damarları (kalın, yüksek basınçlı)
Risk:
⚠️ Yüksek
⚠️ Aspirasyon, ciddi kan kaybı, hastaneye yatış gerekebilir
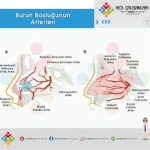
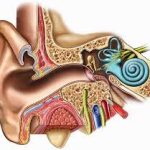
Damar hasarı kanamaya nasıl yol açar?
Burun mukozası:
-
Çok ince
-
Çok damardan zengin
-
Sürekli hava akımına maruz
Şu durumlar damarı zedeler:
-
Kuruluk (klima, soğuk hava)
-
Travma (burun karıştırma, darbe)
-
Enfeksiyon
-
Tansiyon yükselmesi
Damar zedelendiğinde:
➡️ Damar kasılamaz
➡️ Pıhtı oluşamaz
➡️ Kanama başlar
Kanama sıklıkla nereden kaynaklanır?
📍 En sık kaynak:
Kiesselbach pleksusu
(burnun ön-alt septum bölgesi)
Bu bölge:
-
Yüzeyel
-
Çok damarlı
-
Kurumaya ve travmaya çok hassas
Acil müdahale ne zaman gerekir?
Aşağıdaki durumlarda acil değerlendirme şarttır 🚑:
-
⏱️ 20 dakikadan uzun süren kanama
-
💉 Çok yoğun veya fışkırır tarzda kanama
-
🤢 Kanın boğaza akması
-
😵 Baş dönmesi, halsizlik, bayılma
-
❤️ Tansiyon hastası, kalp hastası veya kan sulandırıcı kullananlarda
-
🧓 Yaşlı hastada ilk kez olan şiddetli epistaksis
Epistaksis en çok kimlerde görülür?
İki yaş grubunda pik yapar:
👶 Çocuklar
-
Burun karıştırma
-
Üst solunum yolu enfeksiyonları
-
Kuru hava
👴 Yaşlılar
-
Hipertansiyon
-
Damar elastikiyet kaybı
-
Aspirin / antikoagülan kullanımı
Ayrıca riskli gruplar:
-
Alerjik riniti olanlar
-
Sigara içenler
-
Sık burun spreyi kullananlar
-
Pıhtılaşma bozukluğu olanlar
İstersen bir sonraki adımda:
-
Evde burun kanaması nasıl durdurulur
-
Hangi burun kanamaları altta yatan hastalık göstergesidir
-
Epistaksis ile tansiyon ilişkisi
konularından birini de anlatabilirim.
Tabii ki 😊 Hepsini pratik, akılda kalıcı ve klinik açıdan önemli noktalarıyla anlatıyorum:
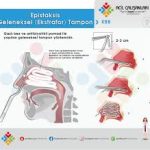
Evde burun kanaması nasıl durdurulur?
DOĞRU yöntem (adım adım):
-
🪑 Otur ve öne eğil
❌ Başı geriye atma → kan boğaza akar -
👃 Burnun yumuşak kısmını sık
-
Kemik kısmı değil
-
İki parmakla 10–15 dakika aralıksız
-
-
⏱️ Süresini kontrol et
-
Arada bakmak yok
-
Saat tutmak önemli
-
-
❄️ Burun köküne veya enseye soğuk uygulama
-
Damarları büzüştürür
-
-
🧘 Sakin kal, konuşma ve sümkürme
Kanama durduktan sonra:
-
24 saat sümkürme
-
Ağır egzersiz
-
Sıcak duş
Hangi burun kanamaları altta yatan hastalık göstergesi olabilir?
Şu durumlar uyarıcıdır 🚨:
-
🔁 Sık tekrarlayan epistaksis
-
Gece uykudan uyandıran kanamalar
-
Çok küçük travmayla bile başlayan kanama
-
Kan sulandırıcı kullanımı (aspirin, warfarin, DOAC’lar)
-
Ailede kanama bozukluğu öyküsü
Olası nedenler:
-
Hipertansiyon
-
Pıhtılaşma bozuklukları
-
Karaciğer hastalıkları
-
Burun içi tümörler (tek taraflı + sürekli kanama ⚠️)
-
Septum deviasyonu veya kronik irritasyon
Epistaksis ile tansiyon ilişkisi
Bu konu sık karışır, netleştireyim:
🔹 Yüksek tansiyon burun kanamasına direkt neden olmaz
AMA:
-
Damar duvarını zayıflatır
-
Kanamayı durdurmayı zorlaştırır
-
Arka burun kanaması riskini artırır
Özellikle:
-
Kontrolsüz hipertansiyonu olan yaşlılarda
-
Posterior epistaksis daha ağır seyreder
Burun kanaması sırasında tansiyon ölçülmesi çok önemlidir
Mini özet (akılda kalıcı):
-
Ön burun kanaması → sık, genelde masum
-
Arka burun kanaması → nadir, tehlikeli
-
Evde durmayan kanama → acil
-
Sık tekrar ediyorsa → altta yatan neden araştırılır
İstersen sana bunu tek sayfalık sınav/klinik özet,
ya da hasta bilgilendirme broşürü formatında da hazırlayabilirim 👍
-
Harrison’s Principles of Internal Medicine
– Epistaksis, hipertansiyon ve kanama bozuklukları bölümü -
Cummings Otolaryngology – Head and Neck Surgery
– Ön/arka burun kanamaları ve yönetimi -
UpToDate
– “Evaluation and management of epistaxis” başlığı