1️⃣ Infraorbital anatomik özellikler ve Tyndall etkisi riski
Infraorbital bölge (tear trough) özellikle hassas bir bölgedir:
-
Vasküler anatomisi:
-
Inferior palpebral venler ve infraorbital arter, deri altından geçer.
-
Bu bölge çok vasküler olduğundan, hematom ve morarma riski yüksektir.
-
-
Lenfatik drenaj:
-
Infraorbital lenfatikler yüzün medial kantus bölgesinden alt göz kapağı boyunca drene olur.
-
Lenfatikler yavaş çalışabilir; bu nedenle ödem daha uzun sürede çözülür.
-
-
Cilt kalınlığı ve dermis yapısı:
-
Fitzpatrick Tip IV ciltte melanin yoğunluğu yüksek, orta-koyu cilt tonuna sahiptir.
-
Orbital bölge derisi ince ve translucency (saydamlık) gösterebilir.
-
İnce dermiste dolgu yapıldığında mavi-gri Tyndall etkisi riski artar.
-
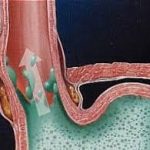
Tyndall etkisi: Yüzeyel enjeksiyonlarda, hyaluronik asit dolgunun ışığı saçması sonucu mavi-gri görünüm oluşmasıdır. Özellikle ince ciltlerde ve yüzeyel düzlemde görülür.
2️⃣ Dolgu reolojik özellikleri
Tyndall etkisini azaltmak için tercih edilen dolgu özellikleri:
| Özellik | Neden önemli? |
|---|---|
| Düşük viskozite | İnce dolgu daha homojen yayılır, yüzeyde topaklanma riski azalır. |
| Düşük elastikiyet (G’) | Daha yumuşak dolgu, ince ciltte belirgin kontur oluşturmaz. |
| Yüksek akışkanlık (spreadability) | Düzgün dağılım sağlar, bölgesel basınç ve Tyndall etkisini azaltır. |
💡 Pratikte:
-
Infraorbital bölge için “soft HA” veya düşük G’li, düşük viskoziteli hyaluronik asit tercih edilir.
-
Yoğun, yüksek G’li dolgu Tyndall riskini artırır.
3️⃣ Enjeksiyon düzlemi
-
Hedef düzlem: Submuscular / periosteal düzlem
-
Orbicularis oculi kası altında veya infraorbital rim üzerinde periosteal düzlem güvenlidir.
-
Daha yüzeyel dermal enjeksiyon Tyndall riskini artırır.
-
Derin enjeksiyon aynı zamanda vasküler travma riskini azaltır.
-
-
İnce ciltlerde: Dolgu yüzeyden 2–3 mm derinlikte, submuscular veya subperiosteal verilmelidir.
4️⃣ Kanül vs. İğne güvenlik farkı
| Özellik | İğne | Kanül |
|---|---|---|
| Vasküler risk | Daha yüksek (düz çizgide geçer) | Daha düşük (uç kör olduğu için damarları iterek ilerler) |
| Morarma/hematom | Daha fazla | Daha az |
| Kontrol / hassasiyet | Kesin ve noktasal | Yayılım kontrolü biraz daha az, ama güvenli |
| Düzlem seçimi | Hedef periosteal veya submuscular | Aynı, ama güvenlik avantajı var |
💡 Özet:
-
Kanül, infraorbital vasküler ve lenfatik anatomiyi koruyarak enjeksiyon yapmayı sağlar.
-
İnce ciltte morarma ve Tyndall etkisi riskini azaltır.
✅ Özetleme
-
Dolgu tipi: Düşük G’, düşük viskozite, yumuşak HA (soft filler).
-
Enjeksiyon düzlemi: Submuscular veya subperiosteal (derin düzlem).
-
Teknik ve güvenlik: Kanül kullanımı, damarları iterek ilerlediği için hematom ve morarma riskini azaltır; iğne direkt geçerek damar travmasına yol açabilir.
Görsel oluşturmak için kullanıcıların ChatGPT’ye giriş yapması gerekiyor. Sisteme giriş yaptıktan sonra bu enjeksiyon haritasını görselleştirebilirsiniz.
Fitzpatrick Tip IV ciltte tear trough (infraorbital) dolgusu için anatomik haritayı metin üzerinden adım adım göstereyim:
1️⃣ Katman Katman Infraorbital Bölge
-
Tyndall etkisi riski: Epidermis ve dermise çok yakın dolgu → mavi-gri gölge oluşur.
-
Güvenli dolgu düzlemi: Orbicularis oculi kası altı veya periosteal düzlem.
2️⃣ Vasküler ve Lenfatik Anatomisi
-
Arterler: Infraorbital arter (orbital rim hizasında, orta derinlikte)
-
Venler: Inferior palpebral venler, subkutan düzlemde ve orbicularis oculi kasının içinden geçer
-
Lenfatikler: Medial kantus yönünde subkutan ve kas altı boyunca drene olur
Kanül kullanmak, bu damarları iterek ilerlediği için morarma ve hematom riskini azaltır.
3️⃣ Dolgu Reolojisi ve Risk Azaltma
-
Düşük G’ (elastikiyet): Yumuşak dolgu, ciltte belirgin topaklanma yapmaz
-
Düşük viskozite: Homojen yayılır, Tyndall riski azalır
-
Yüksek spreadability: Dolgu alt dokulara eşit dağılır, yüzeysel mavi-gri yansıma önlenir
💡 Örnek: Soft HA fillers, infraorbital bölgeye uygundur.
4️⃣ Enjeksiyon Tekniği: İğne vs Kanül
| Özellik | İğne | Kanül |
|---|---|---|
| Vasküler travma | Yüksek | Düşük |
| Morarma / hematom | Daha fazla | Daha az |
| Düzlem kontrolü | Noktasal | Yayılım kontrollü |
| Güvenli derinlik | Periosteal / submuscular | Aynı, ama daha güvenli |
-
Kanül avantajı: Damarları iter, hematom ve ödem riskini azaltır.
-
İğne: Noktasal ve hassas ama damar perforasyonu riski daha yüksek.
5️⃣ Özet “Metinsel Harita”
-
Tyndall riski = yüzeye yakın dolgu + yüksek G’ filler
-
Morarma riski = iğne + damar
-
Güvenli kombinasyon = derin, soft dolgu + kanül
🔹 Önemli Notlar:
-
Tyndall etkisi: epidermis/derme çok yakın dolgu → mavi-gri yansıma
-
Güvenli yaklaşım: derin (submuscular/periosteal) + soft HA + kanül
-
Fitzpatrick IV cilt: morarma daha az belirgin ama Tyndall görünümü daha dikkat gerektirir
kaynak
-
Dolgu reolojisi (HA) ve derin yerleşim: Düşük–orta G′, düşük hidrofili ve ince yapıdaki HA ürünleri, ince alt‑göz kapağı derisi ve Tyndall etkisi riskini azaltmak için önerilir; ayrıca supraperiosteal/submuscular derin düzlem tercih edilmelidir.
-
Tyndall etkisi ve anatomik risk: Tyndall etkisi mavi‑gri renk değişikliğine yol açar ve genellikle ürün çok yüzeyel yerleştirildiğinde olur; bu nedenle derin supraperiosteal yerleşim ve düşük viskozite filler tercih edilir.
-
Kanül vs iğne güvenlik farkı: İnce vasküler ağ nedeniyle iğne ile enjeksiyon morarma, damar travması ve vasküler komplikasyon riskini artırabilirken, kör uçlu kanül damar penetrasyonunu azaltarak güvenliği yükseltir.