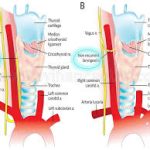
Tek taraflı vokal kord paralizisi (VCP) özellikle rekürren laringeal sinir (RLS) hasarı sonrası geliştiğinde, tedavi stratejisi genellikle hastanın semptomları, paralizin süresi, ve fonksiyonel etkileri üzerinden belirlenir. Ses terapisi ve cerrahi medializasyon yöntemleri (örneğin medializasyon thyroplasti veya enjekte edici materyaller) için karar kriterleri şöyle özetlenebilir:
1. Ses Terapisi (Konuşma Terapisi) Endikasyonları
Hedef: Sağ kalan vokal kordun kompanzasyonunu artırmak, glottik kapanmayı iyileştirmek, ses kalitesini ve iletişimi artırmak.
Endikasyonlar:
-
Yeni başlayan paralizi (akut/subakut, <6 ay):
-
Sinir hasarının çoğu zaman kısmi iyileşme potansiyeli vardır.
-
Ses terapisi, hastaya erken dönemde eğitim vererek fonksiyonel kayıpların minimize edilmesini sağlar.
-
-
Minimal glottik açıklık ve hafif disfonisi:
-
Ses kalitesi kabul edilebilir seviyedeyse cerrahiye gerek olmayabilir.
-
-
Hasta motivasyonu ve uyumu:
-
Düzenli egzersiz ve tekniklerle ses fonksiyonunu geliştirebilecek hastalarda öncelikli tercih.
-
Not: Ses terapisi genellikle paralizinin ilk 6–12 ayında önceliklidir, çünkü spontan iyileşme bu dönemde olabilir.
2. Cerrahi Medializasyon Endikasyonları
Hedef: Paralizli vokal kordu mediale getirerek glottik kapanmayı sağlamak ve ses ile aspirasyon sorunlarını düzeltmek.
Endikasyonlar:
-
Kalıcı paralizi (>6–12 ay)
-
Sinir iyileşmesi beklenmiyorsa veya spontan düzelme yoksa cerrahi düşünülür.
-
-
Fonksiyonel kriterler:
-
Ciddi disfonisi: Ses kalitesi veya ses yüksekliği günlük yaşamı etkiliyorsa.
-
Aspiration riski: Yutma sırasında sık aspirasyon ve öksürük varsa.
-
Glottik açıklık genişliği: Sesin yeterli üretilemediği belirgin glottik aralık (>1–2 mm).
-
-
Ses terapisine rağmen düzelme yoksa:
-
Ses terapisi başlangıç olarak denenir, ancak yeterli iyileşme olmazsa cerrahi planlanır.
-
Cerrahi seçenekler:
-
Medializasyon thyroplasti (Type I) – kalıcı vokal kord medializasyonu
-
Enjekte edici materyaller (kalıcı veya geçici) – özellikle kısa süreli paralizilerde veya iyileşme beklenirken
Özet Kriter Tablosu
| Durum | Tedavi Önerisi |
|---|---|
| Yeni başlayan paralizi (<6 ay), hafif disfonisi | Ses terapisi öncelikli |
| Yeni başlayan paralizi, ciddi disfoni/aspirasyon | Ses terapisi + geçici enjekte materyal |
| Kalıcı paralizi (>6–12 ay) | Cerrahi medializasyon (thyroplasti) |
| Minimal disfoni, iyi kompanzasyon | Takip ve ses terapisi yeterli |
Önemli Nokta:
Tedavi planı hastanın yaşam tarzı, mesleği (örn. şarkıcı, öğretmen), komorbiditeler ve kişisel tercihler ile de şekillenir. Ses terapisi genellikle ilk adım olup cerrahi, kalıcı ve fonksiyonel kayıp durumunda devreye girer
Tek taraflı rekürren laringeal sinir paralizisine bağlı vokal kord paralizisi tedavi algoritması olarak görselleştirelim. Ben basit bir metin tabanlı şema öneriyorum, istersen bunu görselleştirilmiş bir diagram hâline de getirebiliriz.
Tek Taraflı Vokal Kord Paralizisi Tedavi Algoritması
Açıklamalar:
-
Ses terapisi: İlk 6 ayda öncelikli. Fonksiyonel kompanzasyonu artırır, spontan iyileşmeye destek olur.
-
Cerrahi medializasyon: Kalıcı paraliziler (>6–12 ay) veya ciddi fonksiyonel kayıp varsa uygulanır.
-
Geçici enjekte materyaller: Paralizinin henüz kısa süreli olduğu veya iyileşme beklenirken semptomları azaltmak için.