Peritonsiller apse (PTA), genellikle tonsillit veya farenjit sonrası gelişen bir komplikasyondur ve çoğunlukla Streptococcus pyogenes veya diğer bakteriyel enfeksiyonlar nedeniyle ortaya çıkar. Sorunu adım adım açıklayalım:
1. Gelişim mekanizması ve komplikasyon nedenleri
Peritonsiller apse, genellikle aşağıdaki mekanizmalarla gelişir:
- Tonsillit veya farenjit sonrası yayılma:
- Tonsillanın kapsülü ötesine bakteriyel yayılım olur.
- Peritonsiller alana (tonsilla çevresi fasyasına) lokalize pürülan koleksiyon oluşur.
- Küçük komplikasyonlar ve risk faktörleri:
- Tedavi edilmemiş veya yetersiz antibiyotik kullanımı
- Bağışıklık sistemi zayıf kişiler
- Tekrarlayan tonsillit öyküsü
- Acil komplikasyon riski oluşturan durumlar:
- Airway obstrüksiyonu: Şiddetli ödem veya abse dil kökü ve yumuşak damağı itebilir.
- Derin boyun enfeksiyonları: Parafaringeal veya retrofaringeal abses gelişebilir.
- Sepsis: Bakteri kana geçebilir, özellikle bağışıklığı zayıf kişilerde.
- Peritonsiller apseden kaynaklanan nadir komplikasyonlar: Lemierre sendromu (juguler ven tromboflebit + septik emboli) veya mediastinit.
2. Klinik belirtiler acil müdahale gerektirir
Aşağıdaki durumlarda acil müdahale şarttır:
| Belirti | Sebep / Risk |
|---|---|
| Şiddetli yutma güçlüğü / konuşma bozukluğu (trismus) | Hava yolu riski |
| Boyun şişliği veya ileri yüz/yanak ödemi | Derin boyun absesi |
| Solunum sıkıntısı, stridor | Hava yolu obstrüksiyonu |
| Yüksek ateş, titreme, halsizlik | Sistemik enfeksiyon / sepsis |
| Dilin itilmesi ve uvulanın deviasyonu | Lokalize absenin büyümesi |
3. Tedavi ve acil müdahale
- Acil girişim gerektiren durumlar:
- Hava yolu tehlikesi varsa ENT veya acil cerrahi müdahale
- Büyük veya hızla büyüyen abse → iğne aspirasyonu veya insizyon-drenaj
- Antibiyotik tedavisi: Genellikle penisilin veya amoksisilin-klavulanat tercih edilir.
- Destek tedavi: Sıvı desteği, ağrı yönetimi, ağız hijyeni.
Özetle:
Peritonsiller apse genellikle tonsillit sonrası gelişir, ancak tedavi edilmezse hava yolu obstrüksiyonu, sepsis veya derin boyun enfeksiyonları gibi acil durumlara yol açabilir. Şiddetli yutma güçlüğü, konuşma bozukluğu, yüksek ateş veya hızlı ilerleyen şişlik gibi belirtiler acil müdahale gerektirir.
1. Peritonsiller Apse Nedir?
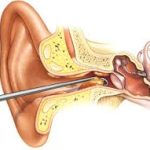
Peritonsiller apse, genellikle bademciklerin (tonsilla palatina) çevresinde yer alan yumuşak dokularda pürülan (irinli) bir birikim olarak tanımlanır. Bu durum çoğunlukla tonsillit veya farenjit gibi üst solunum yolu enfeksiyonlarını takiben gelişir.
- Epidemiyoloji: En sık ergenler ve genç yetişkinler arasında görülür. Çocuklarda nadir olmakla birlikte, küçük yaşlarda da ortaya çıkabilir.
- Patogenez: Bakteriyel enfeksiyon, tonsilla kapsülünü aşarak peritonsiller boşlukta lokalize irin birikmesine yol açar.
2. Peritonsiller Apse Nasıl Gelişir?
Peritonsiller apse gelişimi çoğunlukla şu mekanizmalarla açıklanır:
- Akut Tonsillit veya Farenjit Komplikasyonu:
- Streptococcus pyogenes (Grup A beta-hemolitik streptokok) en sık sorumlu bakteridir.
- Bakteriler, tonsilla kapsülünü geçerek çevresindeki peritonsiller fasyaya yayılır ve irin toplar.
- Küçük komplikasyonlar ve risk faktörleri:
- Yetersiz veya gecikmiş antibiyotik tedavisi
- Tekrarlayan tonsillit öyküsü
- Bağışıklık sistemi zayıf olan bireyler
- Sigara kullanımı veya kronik tonsillit varlığı
- Hastalık ilerledikçe gelişen komplikasyonlar:
- Eğer abse boşaltılmaz veya tedavi edilmezse, enfeksiyon çevre dokulara yayılabilir.
- Bu yayılma derin boyun apseleri (parafaringeal, retrofaringeal) veya nadiren mediastinit gibi ciddi durumlara yol açabilir.
3. Klinik Bulgular
Peritonsiller apse, tipik olarak tek taraflı oluşur ve belirli semptomlar ile kendini gösterir:
- Şiddetli boğaz ağrısı: Özellikle tek taraflıdır.
- Yutma güçlüğü (disfaji) ve konuşma bozukluğu: Hasta “hot potato voice” (ağız dolu gibi konuşma) tarzında konuşabilir.
- Trismus: Çiğneme kaslarında kasılma nedeniyle ağız açıklığı kısıtlanabilir.
- Yüksek ateş ve halsizlik: Sistemik enfeksiyon göstergesi.
- Fizik muayene bulguları:
- Etkilenen taraf tonsil çevresinde şişlik ve kızarıklık
- Uvula sapmasının karşı tarafa deviasyonu
- Peritonsiller bölgede palpasyonla hassasiyet
4. Peritonsiller Apsenin Komplikasyonları
Peritonsiller apse, uygun şekilde tedavi edilmezse ciddi komplikasyonlara yol açabilir. Bunlar şunlardır:
- Hava Yolu Obstrüksiyonu:
- Dil kökü ve yumuşak damakta ödem nedeniyle hava yolu daralabilir.
- Acil müdahale gerektiren durumdur; solunum sıkıntısı ve stridor görülebilir.
- Derin Boyun Enfeksiyonları:
- Parafaringeal veya retropharingeal abse gelişebilir.
- Bu durum mediastin ve büyük damarları tehdit edebilir.
- Sepsis:
- Bakterinin kana geçmesi sonucu sistemik enfeksiyon oluşabilir.
- Ateş, titreme, taşikardi ve hipotansiyon görülebilir.
- Lemierre Sendromu (Nadir):
- Juguler ven tromboflebit ve septik emboli ile karakterizedir.
- Fusobacterium necrophorum enfeksiyonuyla ilişkilidir.
- Mediastinit (Çok Nadir):
- Derin boyun enfeksiyonlarının mediastene yayılması sonucu ciddi ve ölümcül olabilir.
5. Acil Müdahale Gerektiren Durumlar
Peritonsiller apse şunları içeriyorsa acil müdahale şarttır:
| Belirti | Olası Risk / Gereklilik |
|---|---|
| Şiddetli yutma güçlüğü veya konuşma bozukluğu | Hava yolu riski |
| Dil veya uvula sapması | Absenin büyümesi ve lokal bası |
| Boyun şişliği, sertlik | Derin boyun apsesi olasılığı |
| Stridor veya solunum güçlüğü | Hava yolu obstrüksiyonu, acil entübasyon gerekebilir |
| Yüksek ateş, titreme, halsizlik | Sistemik enfeksiyon / sepsis |
6. Tedavi
- İlaç Tedavisi (Antibiyotik):
- Genellikle penisilin veya amoksisilin-klavulanat tercih edilir.
- Ana hedef, enfeksiyonu durdurmak ve komplikasyonları önlemektir.
- Cerrahi Müdahale:
- İğne aspirasyonu veya insizyon-drenaj: Abse boşaltılarak hızlı iyileşme sağlanır.
- Tek taraflı, büyük veya hızlı büyüyen abseler cerrahi gerektirir.
- Destek Tedavi:
- Ağrı kontrolü
- Sıvı desteği
- Ağız hijyeni ve istirahat
7. Özet
- Peritonsiller apse, çoğunlukla tonsillit sonrası gelişir ve genç erişkinlerde daha yaygındır.
- Tedavi edilmezse hava yolu obstrüksiyonu, sepsis, derin boyun enfeksiyonları gibi ciddi komplikasyonlara yol açabilir.
- Şiddetli yutma güçlüğü, konuşma bozukluğu, hızlı büyüyen yüz veya boyun şişliği, yüksek ateş gibi belirtiler acil müdahale gerektirir.
- Tedavi hem antibiyotik hem de gerekirse cerrahi drenajı içerir.
| Özellik / Bulgular | Peritonsiller Apse (PTA) | Derin Boyun Apsesi |
|---|---|---|
| Yaş Grubu | Genç erişkinler, ergenler | Her yaş, daha çok çocuklar ve erişkinler |
| Başlangıç | Genellikle akut tonsillit/farenjit sonrası | Enfeksiyon veya PTA’dan sekonder; bazen odontojenik |
| Boğaz Ağrısı | Tek taraflı, şiddetli | Daha yaygın veya derin, yutmayı daha çok zorlaştırır |
| Ses Değişikliği | Hot potato voice (ağız dolu konuşma) | Daha az tipik, ancak trismus ve yutma güçlüğü olabilir |
| Yutma Güçlüğü (Disfaji) | Orta-şiddetli | Şiddetli, bazen yemek ve tükürük almayı engeller |
| Trismus (Çene kaslarında kasılma) | Hafif veya yok | Sık, özellikle parapharyngeal abse’de belirgin |
| Ağız Açıklığı | Genellikle kısıtlı ama hafif | Şiddetli kısıtlılık |
| Fizik Muayene | Tonsil çevresinde unilateral şişlik, uvula deviasyonu | Boyun şişliği, boyun hassasiyeti, derin dokularda ödem |
| Boyun Tutulması / Şişlik | Nadiren | Sıklıkla görülür (parafaringeal, retropharyngeal) |
| Ateş / Sistemik Bulgular | Orta dereceli | Yüksek ateş, titreme, halsizlik sık |
| Hava Yolu Riski | Genellikle düşük ama dikkat gerekir | Yüksek risk; hızlı müdahale gerekebilir |
| Tedavi | Antibiyotik + iğne aspirasyonu / insizyon-drenaj | Genellikle hastanede yatış + cerrahi drenaj + IV antibiyotik |
| Komplikasyon Riski | Düşük-orta, tedavi edilmezse derin boyun apsesine ilerleyebilir | Yüksek; mediastinit, sepsis ve havayolu obstrüksiyonu riski |
Tablo Özeti
- Peritonsiller apse: Genellikle daha yüzeysel, tek taraflı ve tonsil çevresine sınırlı. Hava yolu riski orta derecede ama dikkat edilmezse komplikasyon gelişebilir.
- Derin boyun apsesi: Daha ciddi, boyun şişliği, trismus ve sistemik semptomlarla seyreder. Hava yolu riski yüksek, acil müdahale ve hastanede yatış gerekir.
Peritonsiller Apse Acil Müdahale Algoritması
- Başlangıç: Hasta boğaz ağrısı, yutma güçlüğü ve tek taraflı şişlik ile başvurur.
- İlk Değerlendirme – Hava Yolu Kontrolü
- Belirtiler: Solunum sıkıntısı, stridor, ileri dil/kafa damağı ödemi
- Evet → Acil ENT / Anestezi çağır ve hava yolunu güvence altına al
- Hayır → Bir sonraki adıma geç
- Fizik Muayene ve Bulgu Değerlendirmesi
- Tek taraflı tonsil şişliği, uvula deviasyonu → muhtemel PTA
- Boyun şişliği, trismus, geniş ödem → derin boyun absesi olasılığı
- Sistemik Bulguların Değerlendirilmesi
- Yüksek ateş, titreme, taşikardi, halsizlik → IV antibiyotik başla, hastanede yatış
- Makul ateş, lokal bulgular → Oral antibiyotik ve klinik takip
- Abse Boyutu ve Semptom Değerlendirmesi
- Küçük, hafif semptomlar → Antibiyotik + yakın takip
- Büyük veya hızla büyüyen abse, şiddetli ağrı, trismus → İğne aspirasyonu veya insizyon-drenaj
- Takip ve Yeniden Değerlendirme
- Semptomlar düzelmez veya kötüleşirse → tekrar değerlendirme, gerekirse cerrahi müdahale
- Semptomlar düzelirse → tam antibiyotik süresini tamamla ve rutin kontrol
Özet Mantık
- Hava yolu riski varsa → acil müdahale öncelikli
- Sistemik enfeksiyon bulguları varsa → hastaneye yatır, IV antibiyotik
- Lokal abse büyük ve semptomlar ciddi → drenaj
- Küçük abse ve hafif semptom → antibiyotik + takip
- Bluestone CD, Tonsillitis and Peritonsillar Abscess, 6th Edition, 2020. – Klinik tanı ve tedavi rehberi.
- Brook I, Microbiology and Management of Peritonsillar Abscess, Clinical Infectious Diseases, 2004;39:102–108. – Etken mikroorganizmalar ve antibiyotik seçimi.
- Lieberman D, Peritonsillar Abscess: Diagnosis and Management, American Family Physician, 2006;74:1719–1724. – Klinik bulgular ve acil müdahale algoritmaları.