1️⃣ Erken dönemde neden belirti vermeyebilirler?
Bunun birkaç temel nedeni var:
-
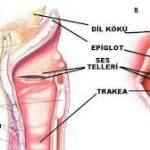
Yerleşim yerleri gizlidir: Burun arkası (nazofarenks), dil kökü, gırtlak üstü gibi bölgeler uzun süre fark edilmez.
-
Ağrı sinirleri sınırlıdır: Erken evrede ağrı oluşturmayabilirler.
-
Belirtiler masum hastalıklarla karışır:
-
Ses kısıklığı → soğuk algınlığı
-
Boğazda takılma → reflü
-
Burun tıkanıklığı → sinüzit
-
-
Yavaş büyüyebilirler: Vücut adaptasyon gösterir, hasta alışır.
Bu yüzden hastalar genellikle “önemsiz” sandıkları şikâyetlerle geç başvurur.
2️⃣ Tanı nasıl konur?
Tanı birden fazla adımın birlikte değerlendirilmesiyle konur:
🔍 Klinik değerlendirme
-
Kulak Burun Boğaz (KBB) muayenesi
-
Endoskopik inceleme (kamera ile boğaz, burun, gırtlak bakılması)
🧪 Görüntüleme
-
Ultrason (özellikle boyun lenf bezleri)
-
BT (Bilgisayarlı Tomografi)
-
MR (yumuşak dokular için)
-
PET-BT (yayılım değerlendirmesi)
🔬 Kesin tanı
-
Biyopsi (altın standart)
Patoloji olmadan kanser tanısı konmaz.
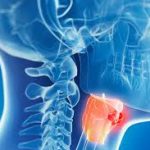
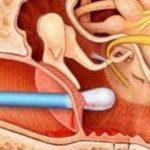
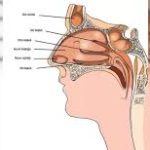
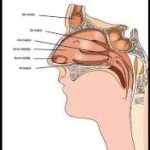
3️⃣ Tümörler nerede yerleşebilir?
“Baş-boyun” oldukça geniş bir alanı kapsar:
-
Ağız boşluğu (dil, dudak, diş eti)
-
Boğaz (orofarenks, hipofarenks)
-
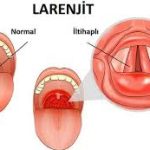
Gırtlak (larenks)
-
Burun ve sinüsler
-
Tükürük bezleri
-
Nazofarenks (burun arkası)
-
Boyun lenf bezleri (bazen primer tümör bulunmadan)
4️⃣ Erken tanı ne zaman hayat kurtarıcı olur?
Neredeyse her zaman. Çünkü:
-
Erken evrede:
-
Tedavi daha basittir
-
Organ korunabilir (ses, yutma, konuşma)
-
Yaşam kalitesi yüksektir
-
Sağkalım oranı çok daha iyidir
-
Örneğin:
-
Erken evre gırtlak kanserinde 5 yıllık sağkalım %80–90
-
Geç evrede bu oran %30–40’a düşebilir
⏰ 2–3 haftadan uzun süren şu belirtiler alarmdır:
-
Geçmeyen ses kısıklığı
-
Tek taraflı boğaz veya kulak ağrısı
-
Boyunda sert, ağrısız şişlik
-
Yutma güçlüğü
-
Ağızda iyileşmeyen yara
5️⃣ Tedavi sürecini kim yönetmelidir?
👉 Multidisipliner ekip şarttır.
Ana ekip genellikle şunlardan oluşur:
-
KBB uzmanı / Baş-boyun cerrahı
-
Medikal onkolog
-
Radyasyon onkoloğu
-
Patolog
-
Radyolog
-
Gerekirse:
-
Diş hekimi
-
Beslenme uzmanı
-
Konuşma ve yutma terapisti
-
Psikolog
-
🎯 En iyi sonuçlar, baş-boyun kanserleri konusunda deneyimli merkezlerde alınır.
Özetle:
Baş ve boyun tümörleri sessiz başlar, masum hastalıkları taklit eder, erken yakalanırsa hayat kurtarır, geç kalınırsa hem tedavi zorlaşır hem de yaşam kalitesi ciddi etkilenir
🧠 BAŞ–BOYUN TÜMÖRLERİ – HIZLI ÖZET
🔕 Neden sessiz başlar?
-
Gizli bölgelerde gelişir (dil kökü, burun arkası, gırtlak üstü)
-
Ağrı yapmayabilir
-
Soğuk algınlığı, reflü, sinüzit gibi hastalıkları taklit eder
🚨 Ne zaman alarm?
2–3 haftadan uzun süren şu bulgular önemlidir:
-
Ses kısıklığı
-
Yutma güçlüğü / boğazda takılma
-
Tek taraflı kulak veya boğaz ağrısı
-
Boyunda sert, ağrısız şişlik
-
Ağızda iyileşmeyen yara
-
Burun tıkanıklığı + kanama (tek taraflı)
➡️ “Geçer” denip ertelenmemeli.
🧭 Nerede yerleşir?
-
Ağız (dil, dudak, diş eti)
-
Boğaz (oro/hipofarenks)
-
Gırtlak (larenks)
-
Burun ve sinüsler
-
Tükürük bezleri
-
Nazofarenks
-
Boyun lenf bezleri (bazen ilk bulgu)
🔍 Tanı nasıl konur?
-
KBB muayenesi + endoskopi
-
Görüntüleme: USG, BT, MR, PET-BT
-
Biyopsi (kesin tanı)
Patoloji olmadan kanser denmez.
🚬 Risk faktörleri
-
Sigara (en güçlü neden)
-
Alkol (sigarayla birlikte risk katlanır)
-
HPV (özellikle genç, sigara içmeyenlerde boğaz kanserleri)
-
Kötü ağız hijyeni
-
Uzun süreli tahriş
⏰ Erken tanı neden hayat kurtarır?
-
Tedavi daha kolay
-
Ses, yutma, konuşma korunur
-
Yaşam kalitesi yüksek kalır
-
Sağkalım belirgin artar
➡️ Erken evrede başarı %80–90’a çıkabilir.
👥 Tedaviyi kim yönetir?
Multidisipliner ekip:
-
KBB / Baş-boyun cerrahı
-
Medikal onkolog
-
Radyasyon onkoloğu
-
Patolog, radyolog
-
Gerekirse diyetisyen, konuşma-yutma terapisti, psikolog
🎯 Deneyimli merkez çok önemlidir.
⭐ Akılda kalıcı tek cümle:
“Baş-boyun kanserleri sessiz başlar, geç belirti verir;
2–3 haftayı geçen şikâyet erken tanıyla hayat kurtarır.”
1️⃣ Erken dönemde belirti vermeyebilir çünkü gizli bölgelerde gelişir ve masum hastalıkları taklit eder.
2️⃣ Tanı biyopsi ile konur; KBB muayenesi, endoskopi ve görüntüleme destekleyicidir.
3️⃣ Erken tanı hayat kurtarır; tedavi daha basit olur, ses ve yutma fonksiyonları korunur.
Kaynak:
-
NCCN Head and Neck Cancers Guidelines
-
ESMO Clinical Practice Guidelines – Head and Neck Cancer
-
World Health Organization (WHO) – Head and Neck Tumours Classification