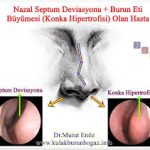
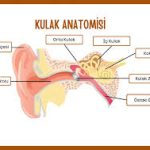
Nazal Septum Deviasyonu (NSD)
Nazal septum deviasyonu, burun boşluğunu ikiye ayıran kıkırdak ve kemik yapının orta hattan sapmasıdır. Toplumda oldukça yaygındır ve çoğu zaman hafif derecede olup belirti vermez; ancak belirgin deviasyonlar klinik sorunlara yol açabilir.
1️⃣ Neden Oluşur?
Başlıca nedenler:
-
Gelişimsel (konjenital) nedenler:
Doğum travması veya yüz kemiklerinin asimetrik gelişimi. -
Büyüme sürecine bağlı nedenler:
Özellikle ergenlik döneminde yüz iskeletinin hızlı gelişimi sırasında septum ile çevre kemik yapılar arasında uyumsuzluk gelişebilir. -
Travma:
Çocukluk veya erişkin dönemde burun travmaları (düşme, spor yaralanmaları, darbe).
En sık nedenlerden biridir. -
Kompansatuar mekanizmalar:
Tek taraflı nazal pasaj darlığına bağlı septumun karşı tarafa itilmesi.
2️⃣ Hangi Yaş Grubunda Klinik Olarak Belirginleşir?
-
Hafif deviasyonlar çocuklukta fark edilmeyebilir.
-
En sık ergenlik ve genç erişkinlik döneminde semptomatik hale gelir.
-
Travmaya bağlı deviasyonlar her yaşta görülebilir.
-
Yaş ilerledikçe mukozal değişiklikler ve eşlik eden patolojiler nedeniyle semptomlar artabilir.
3️⃣ Hangi Anatomik Varyasyonlarla Birlikte Seyreder?
Nazal septum deviasyonu sıklıkla aşağıdaki varyasyonlarla birlikte görülür:
-
Konka hipertrofisi (özellikle inferior konka kompansatuar büyümesi)
-
Konka bülloza (orta konkanın pnömatizasyonu)
-
Nazal spina veya septal krista oluşumu
-
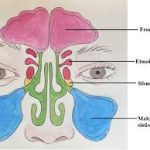
Paranazal sinüs varyasyonları
-
Nazal valv daralması
Bu yapılar birlikte olduğunda nazal obstrüksiyon daha belirgin olur.
4️⃣ Hangi Semptomlara Yol Açar?
Deviasyonun derecesine ve eşlik eden patolojilere bağlı olarak:
-
✔️ Tek veya çift taraflı burun tıkanıklığı
-
✔️ Ağızdan soluma
-
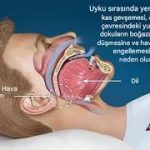
✔️ Horlama
-
✔️ Sık sinüzit atakları
-
✔️ Baş ağrısı (özellikle temas noktası baş ağrısı)
-
✔️ Burun kanaması (epistaksis)
-
✔️ Koku alma azalması
-
✔️ Geniz akıntısı
-
✔️ Uyku kalitesinde bozulma
5️⃣ Nasıl Teşhis Edilir?
Tanı genellikle kliniktir:
1. Anamnez:
Semptomların sorgulanması.
2. Fizik Muayene:
-
Anterior rinoskopi
-
Nazal spekulum ile değerlendirme
3. Nazal Endoskopi:
En değerli tanı yöntemidir.
4. Görüntüleme (gerektiğinde):
-
Paranazal sinüs BT (özellikle cerrahi planlama veya sinüzit eşliği varsa)
6️⃣ Hangi Durumlarda Cerrahi Müdahale Gerekir?
Cerrahi tedavi: Septoplasti
Cerrahi endikasyonlar:
-
🔴 Medikal tedaviye rağmen devam eden burun tıkanıklığı
-
🔴 Sık tekrarlayan sinüzit
-
🔴 Şiddetli horlama veya uyku apnesine katkı
-
🔴 Tekrarlayan burun kanaması
-
🔴 Eşlik eden konka hipertrofisi ile ciddi hava yolu darlığı
-
🔴 Burun estetiği ameliyatı planlanıyorsa (fonksiyonel amaçla birlikte)
Septoplasti genellikle erişkinlerde uygulanır; çocuklarda ise büyüme merkezlerine zarar vermemek için dikkatli seçilmiş vakalarda yapılır.
Özet
Nazal septum deviasyonu yaygın bir anatomik varyasyondur. Her deviasyon tedavi gerektirmez.
Semptomatik ve yaşam kalitesini etkileyen durumlarda cerrahi düşünülmelidir.
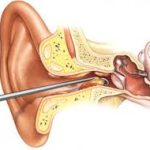
🔹 Septoplasti Nedir?
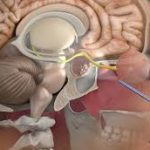
Septoplasti, deviye olmuş nazal septumun düzeltilmesi amacıyla yapılan cerrahi işlemdir.
Genellikle burun içinden yapılır ve dışarıdan iz bırakmaz.
Ameliyat Süreci
1️⃣ Ameliyat Öncesi
-
Detaylı KBB muayenesi
-
Nazal endoskopi
-
Gerekirse paranazal sinüs BT
-
Kan tetkikleri
-
Kan sulandırıcıların kesilmesi (doktor kontrolünde)
Genellikle:
-
Genel anestezi altında yapılır
-
Ortalama süre: 30–90 dakika
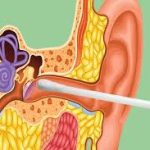
2️⃣ Ameliyat Sırasında
-
Burun içinden kesi yapılır.
-
Eğri olan kıkırdak ve kemik bölümler düzeltilir.
-
Septum orta hatta getirilir.
-
Genellikle silikon splint yerleştirilir.
-
Çoğu vakada klasik tampon kullanılmaz (merkeze göre değişir).
Dışarıdan kesi yoktur.
🩺 Ameliyat Sonrası Dönem
📅 İlk 24–72 Saat
-
Hafif ağrı (çoğu hastada basit ağrı kesici yeterlidir)
-
Burun tıkanıklığı hissi
-
Hafif sızıntı şeklinde kanama
-
Ağız kuruluğu
Baş yüksekte yatılması önerilir.
📅 İlk Hafta
-
Splintler genellikle 3–7 gün içinde çıkarılır.
-
Tıkanıklık splint çıktıktan sonra belirgin azalır.
-
Serum fizyolojik sprey ile burun temizliği yapılır.
-
Şişlik ve kabuklanma olabilir.
📅 2–4 Hafta
-
Mukozal iyileşme devam eder.
-
Nefes alma belirgin rahatlar.
-
Ağır egzersizden kaçınılır.
📅 1–3 Ay
-
İç dokular tamamen iyileşir.
-
Nihai solunum konforu ortaya çıkar.
⚠️ Olası Komplikasyonlar (Nadir)
-
Kanama
-
Enfeksiyon
-
Septal hematom
-
Septal perforasyon
-
Koku değişikliği
-
Yetersiz düzelme
-
Çok nadiren burun sırtında şekil değişikliği
Deneyimli cerrah ile risk düşüktür.
👶 Çocuklarda Septoplasti
Genellikle:
-
Şiddetli obstrüksiyon varsa
-
Büyümeyi etkiliyorsa
-
Ciddi travma sonrası
Dikkatli seçilmiş vakalarda yapılır.
🛌 İyileşmeyi Hızlandırmak İçin Öneriler
✔️ Burun karıştırmamak
✔️ Sert sümkürmemek (ilk 10–14 gün)
✔️ Sigara içmemek
✔️ Tuzlu su spreyleri düzenli kullanmak
✔️ Ağır spor ve travmadan kaçınmak
🎯 Ameliyatın Başarı Oranı
Septoplasti, doğru endikasyonla yapıldığında:
📌 %80–90 oranında belirgin solunum rahatlaması sağlar.
Ancak eşlik eden:
-
Konka hipertrofisi
-
Alerjik rinit
-
Nazal valv problemi
varsa bunların da tedavi edilmesi gerekir.
Septoplasti ile Rinoplasti Arasındaki Fark
Bu iki ameliyat sıklıkla karıştırılır ama amaçları farklıdır. Bazen birlikte yapılırlar.
1️⃣ Septoplasti
Amaç:
Fonksiyoneldir → Nefes almayı düzeltmek
Ne düzeltilir?
-
Nazal septum eğriliği (burun içi orta duvar)
Özellikleri:
-
Burun içinden yapılır
-
Dış görünüşü değiştirmez
-
İz bırakmaz
-
Genellikle 30–90 dakika sürer
Hedef:
Nazal hava akımını artırmak
2️⃣ Rinoplasti
Amaç:
Estetik ± fonksiyonel düzeltme
Ne düzeltilir?
-
Burun kemeri
-
Burun ucu düşüklüğü
-
Burun genişliği
-
Asimetri
-
Travmatik şekil bozukluğu
Hem görünüm hem nefes düzeltilebilir.
Süre:
Genellikle 1,5–3 saat
3️⃣ Septorinoplasti Nedir?
Eğer hem:
-
Septum deviasyonu varsa
-
Hem de estetik değişiklik isteniyorsa
İki ameliyat birlikte yapılır → Septorinoplasti
Bu durumda hem iç yapı hem dış yapı düzeltilir.
4️⃣ Temel Farklar (Özet Tablo)
| Özellik | Septoplasti | Rinoplasti |
|---|---|---|
| Amaç | Nefes | Estetik ± nefes |
| Dış görünüm değişir mi? | ❌ Hayır | ✅ Evet |
| SGK karşılar mı? | Genellikle evet (fonksiyonel) | Genellikle hayır (estetik) |
| Süre | Daha kısa | Daha uzun |
| Morluk/şişlik | Çok az | Daha belirgin |
5️⃣ Hangi Durumda Hangisi?
-
Sadece burun tıkanıklığı → Septoplasti
-
Sadece estetik sorun → Rinoplasti
-
Hem nefes hem şekil sorunu → Septorinoplasti
🎯 Önemli Nokta
Bazen kişi “estetik yaptırmak istiyorum” der ama asıl sorun septum deviasyonudur.
Bazen de “nefes alamıyorum” şikayetinin altında burun dış yapısındaki darlık (nazal valv problemi) olabilir.
Bu yüzden detaylı KBB + estetik cerrahi değerlendirme önemlidir.
İ
Kaynak:
1️⃣ American Academy of Otolaryngology–Head and Neck Surgery (AAO-HNS)
– Septoplasti ve rinoplasti endikasyonları, cerrahi teknikler ve hasta bilgilendirme dokümanları içerir.
(Özellikle “Deviated Septum” ve “Rhinoplasty” hasta rehberleri)
2️⃣ Cummings Otolaryngology: Head and Neck Surgery
– KBB alanında temel referans kitabıdır.
– Septal cerrahi teknikleri, komplikasyonlar ve fonksiyonel/estetik rinoplasti bölümleri ayrıntılı anlatılır.