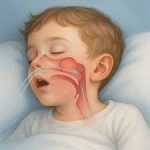
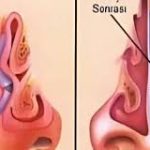
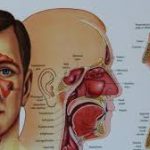
Geniz eti (adenoid) büyümesi, özellikle 3–7 yaş arası çocuklarda sık görülen bir durumdur. Çocuklarda solunum ve işitme sorunlarına yol açmasının nedeni, geniz etinin burun arkasındaki geniz boşluğunu ve öğürüm (tuba) kanalının girişini tıkayacak kadar büyümesidir. Aşağıda sorularınızı adım adım yanıtlayalım.
1) Geniz eti büyümesi çocuklarda neden solunum sorununa yol açar?
Geniz eti, burun arkasındaki geniz boşluğunda yer alır. Burun hava yolunun bir parçası olan bu bölge tıkandığında:
-
Burundan nefes alamama (burun tıkanıklığı)
-
Ağızdan solunum
-
Horlama
-
Uyku apnesi benzeri solunum duraklamaları
-
Gündüz uykululuk, dikkat dağınıklığı
gibi belirtiler ortaya çıkar.
Özetle: Geniz eti büyüdüğünde çocuk burun yerine ağızdan solumaya başlar ve bu da solunum kalitesini bozar.
2) Geniz eti büyümesi çocuklarda neden işitme sorununa yol açar?
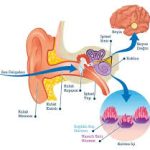
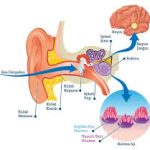
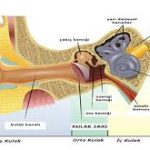
Geniz eti büyümesi, kulakla burun arasında yer alan Östaki borusu (tuba eustachii) girişini tıkayabilir. Bu boru, orta kulak içindeki hava basıncını dengeleyen bir kanaldır.
Tıkanma olduğunda:
-
Orta kulakta sıvı birikir (otitis media with effusion / seröz otitis)
-
Kulak basıncı düşer
-
İşitme azalır
-
Konuşma gelişimi ve öğrenme etkilenebilir
-
Tekrarlayan kulak enfeksiyonları
gibi sorunlar ortaya çıkar.
Özetle: Geniz eti büyümesi orta kulak basıncını bozarak işitme kaybına yol açabilir.
3) Bu durum nasıl fark edilir? (Belirtiler neler?)
Geniz eti büyümesini aileler genellikle şu belirtilerle fark eder:
Solunumla ilgili belirtiler
-
Burundan nefes alamama
-
Ağızdan sürekli soluma
-
Horlama
-
Gece sık uyanma
-
Gündüz uykululuk
-
Ağız açık durma, çene pozisyonu değişikliği
-
Kötü ağız kokusu
İşitme ve kulakla ilgili belirtiler
-
Konuşmayı geç öğrenme
-
Sürekli “ne dedin?” deme
-
TV’yi çok açma
-
Sık kulak ağrısı
-
Kulakta dolgunluk hissi
-
Okul başarısında düşüş
Gözle görülebilen dış belirtiler
-
Dudak ve burun üstü bölgesinde “kafatası şekli” değişikliği (uzun yüz, açık ağız)
-
Dişlerde çapraşıklık
-
Yüz ifadesinde sürekli yorgunluk
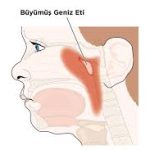
4) Anatomik olarak problem nerede oluşur?
Geniz eti, burun boşluğunun arka kısmındaki geniz (nazofarenks) bölgesinde, özellikle tuba eustachii (Östaki borusu) girişine yakın bir bölgede bulunur.
Problem şu iki alanda oluşur:
-
Geniz boşluğu tıkanması
-
Burundan hava geçişi zorlaşır.
-
-
Östaki borusu girişinin tıkanması
-
Orta kulak basıncı bozulur, sıvı birikir.
-
5) Cerrahi müdahale ne zaman gerekir?
Geniz eti büyümesinde cerrahi (adenoidektomi) düşünülmesi gereken durumlar şunlardır:
A) Solunum/uyku bozukluğu nedeniyle
-
Şiddetli horlama
-
Uyku apnesi (nefes durması)
-
Gündüz aşırı uyku, dikkat sorunları
-
Burun tıkanıklığı nedeniyle ciddi yaşam kalitesi düşüklüğü
B) Kulak problemleri nedeniyle
-
Orta kulakta sıvı birikimi (seröz otitis)
-
İşitme kaybı
-
Tekrarlayan orta kulak enfeksiyonları
-
Kulak tüpü (grommet) ihtiyacı
C) Tekrarlayan sinüzit / geniz eti enfeksiyonu
-
Antibiyotikle düzelmeyen, tekrarlayan üst solunum yolu enfeksiyonları
D) Yapısal veya fonksiyonel sorunlar
-
Yüz ve çene gelişiminde bozulma
-
Kronik ağız solunumu nedeniyle diş-çene gelişim problemi
6) Süreci kim takip etmelidir?
Bu süreci kulak burun boğaz (KBB) uzmanı takip etmelidir. Takip sürecinde:
-
KBB muayenesi
-
Endoskopik geniz muayenesi
-
Kulak muayenesi (otoskopi)
-
Tympanometri (kulak basıncı ölçümü)
-
İşitme testi (özellikle şüphe varsa)
-
Uyku çalışması (uyku apnesi şüphesi varsa)
gibi değerlendirmeler yapılır.
Özet (kısa ve net)
| Problem | Neden olur? | Belirti | Ne zaman cerrahi? | Kim takip eder? |
|---|---|---|---|---|
| Solunum | Geniz boşluğu tıkanır | Burundan nefes alamama, horlama, uyku bozukluğu | Şiddetli tıkanıklık/uyku apnesi | KBB |
| İşitme | Östaki borusu tıkanır, orta kulakta sıvı birikir | İşitme azlığı, konuşma gecikmesi | Sıvı + işitme kaybı/tekrarlayan otit | KBB |
-
American Academy of Otolaryngology – Head and Neck Surgery (AAO-HNS)
Geniz eti büyümesi ve adenoidektomi rehberi (özellikle çocuklarda belirtiler ve tedavi).
(AAO-HNS resmi içerikleri referans alınır) -
Mayo Clinic – Adenoid Hypertrophy (Geniz Eti Büyümesi)
Belirtiler, nedenler, tanı ve tedavi yaklaşımları.
(Mayo Clinic sağlık bilgisi sayfası) -
NHS (National Health Service, UK) – Enlarged adenoids
Çocuklarda geniz eti büyümesi, ne zaman doktora gidilmeli ve tedavi seçenekleri.
(NHS bilgilendirme sayfası)